Was hilft gegen Herzschmerz?
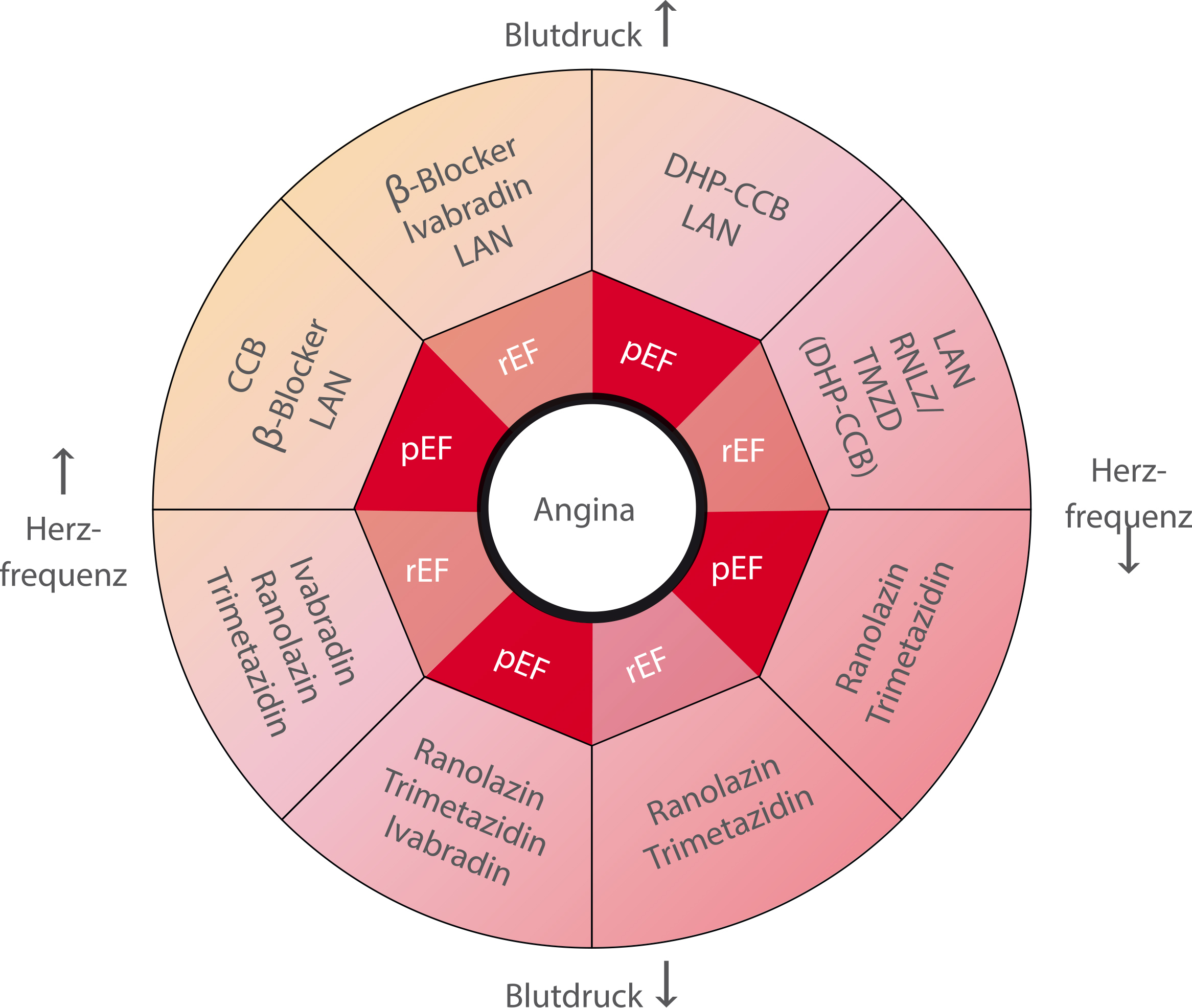
Der antianginale Kompass empfiehlt Medikamente bei chronischem Koronarsyndrom mit und ohne Herzinsuffizienz. CCB Kalziumantagonisten; CCB-DHP Kalziumkanalblocker vom Dihydropyridin-Typ; LAN langwirksame Nitrate; RNLZ Ranolazin; TMZD Trimetazidin; rEF Herzinsuffizienz mit reduzierter systolischer Funktion; pEF erhaltene linksventrikuläre Ejektionsfraktion (LVEF > 40 %).
Details zu den Mechanismen können Interessierte in der Fachzeitschrift Nature Reviews Cardiology nachlesen. © adaptiert von Bertero et al., Nat Rev Cardiol 2021
Etwa fünfeinhalb Millionen Menschen leiden hierzulande an der Koronaren Herzkrankheit, kurz KHK. Durch die Verengung der Herzkranzgefäße kommt es zu Durchblutungsstörungen, der Herzmuskel wird nicht mehr ausreichend mit Sauerstoff versorgt. Die Folge: Brustenge und brennende Schmerzen, vor allem bei Belastung - Angina Pectoris. Christoph Maack, Sprecher des Deutschen Zentrums für Herzinsuffizienz Würzburg (DZHI), hat gemeinsam mit dem Mediziner Edoardo Bertero, dem Pathophysiologen Gerd Heusch vom Uniklinikum Essen und dem Kardiologen Thomas Münzel von der Johannes-Gutenberg-Universität Mainz die derzeitigen medikamentösen Angina-Therapien unter die Lupe genommen. Ergebnis: Kein Medikament verlängert das Leben, und keines ist dem anderen wirklich überlegen. Wer jedoch Medikamente personalisiert verschreibt, also die Auslöser der Erkrankung und die Pathophysiologie bei jedem Betroffenen als Entscheidungsgrundlage für die Behandlung nimmt, der kann zumindest die Lebensqualität seiner Patientinnen und Patienten deutlich verbessern. Nach ausgiebiger Prüfung der Studienlage haben die Kardiologen und Wissenschaftler einen Kompass erstellt. Wichtige Parameter des Kompasses sind Blutdruck und Herzfrequenz. Hier sind nicht nur die hohen Werte relevant, sondern auch die normalen und niedrigen. Die Kombination sei entscheidend. Ist der Blutdruck höher als 140 zu 80 mmHg, und liegt die Herzfrequenz über 70 Schlägen pro Minute, werden zum Beispiel Betablocker und Nitrate empfohlen, bei reduzierter Herzleistung kann neben Betablockern auch Ivabradin gegeben werden, bei erhaltenem Auswurf sind Kalziumantagonisten ratsam. Bei niedrigem Puls und Blutdruck bietet sich die Einnahme von Ranolazin und Trimetazidin an.
Schwachstelle für Herzproblem entdeckt
Patienten mit dem Barth-Syndrom dürfen möglicherweise bald aufatmen. Im Deutschen Zentrum für Herzinsuffizienz (DZHI) hat Christoph Maack mit seinem Team den Calciumkanal in den Mitochondrien als Ursache für ihre Herzfunktionsstörungen entlarvt. Das Barth-Syndrom geht auf einen Defekt des Tafazzin-Gens zurück, Tafazzin produziert Cardiolipin, einen wesentlichen Bestandteil der Mitochondrienmembran. Die Erkrankung betrifft meist Jungen im frühen Kindesalter und verursacht Herzschwäche und Herzrhythmusstörungen. Das Team fand heraus, dass durch den Defekt der Calciumkanal in Mitochondrien verloren geht. Da Calcium der wichtigste Botenstoff für die Anpassung der Energieproduktion an einen erhöhten Bedarf ist, erklärt dieser Defekt die Unfähigkeit der Barth-Herzen, bei körperlicher Aktivität die Pumpleistung zu steigern, aber auch das Auftreten von Herzrhythmusstörungen. Die Erkenntnisse, veröffentlicht im AHA Journal Circulation, sind nicht nur ein Lichtblick in der Behandlung des seltenen Barth-Syndroms, sondern könnten auch zum verbesserten Verständnis und der Behandlung der weiter verbreiteten Herzinsuffizienz mit erhaltener Pumpfunktion (HFpEF) beitragen.

Stabiles Herz – stabiler Geist
In der Studie „Cognition.Matters-HF“ wurden 148 Männer und Frauen mittleren Alters mit einer mindestens ein Jahr zuvor diagnostizierten Herzschwäche über den Verlauf von drei Jahren im interdisziplinären Ansatz durch vier verschiedene Fachrichtungen – Neurologie, Psychologie, Neuroradiologie und Kardiologie – dreimal untersucht. Eine Besonderheit der Beobachtungsstudie war die gleichzeitige Erfassung der Hirnstruktur mittels Magnetresonanztomographie (MRT), um Einblicke über zugrundeliegende Herz-Hirn-Interaktionen zu bekommen. Schon in den ersten Auswertungen konnte das interdisziplinäre Team unter Leitung von Privatdozentin Dr. Anna Frey, Prof. Dr. Guido Stoll, Prof. Dr. Stefan Störk und Prof. Dr. Mirko Pham belegen, dass Patientinnen und Patienten mit einer Herzschwäche häufig Gedächtnisstörungen und Aufmerksamkeitsdefizite aufweisen.
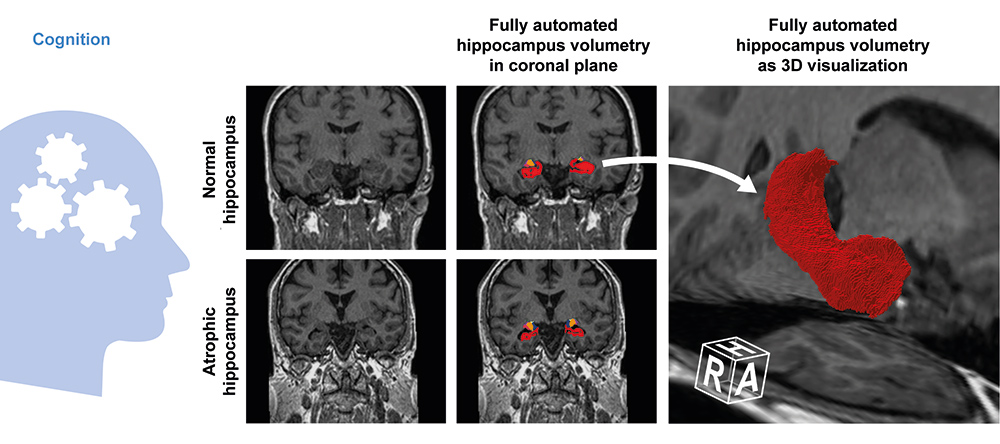
Die gute Nachricht: Bei optimaler Herzinsuffizienztherapie haben sich die zum Studienstart vorhandenen kognitiven Defizite kaum verschlechtert. Und auch die automatisierte Auswertung der Kopf-MRTs zeigte, dass der im Verlauf von drei Jahren zu beobachtende globale und lokale Verlust von Hirnsubstanz das Ausmaß des physiologischen Alterns nicht übersteigt. Die Schwere der Hippocampusatrophie korrelierte mit den kognitiven Leistungseinbußen bei Studieneintritt, aber die Betroffenen zeigten keinen beschleunigten Abbau von Hirnsubstanz, zumindest solange das Ausmaß der Herzinsuffizienz stabil blieb. Die Studie wurde im renommierten European Heart Journal veröffentlicht.
Wie unser Herz unter kardiovaskulären Risikofaktoren leidet
Bluthochdruck, starkes Übergewicht, Diabetes mellitus, Nikotinkonsum und Fettstoffwechselstörungen sind allesamt Faktoren, die das Risiko für die Entstehung einer Herzinsuffizienz erhöhen. Wie stark diese Risikofaktoren Funktion und Leistung unseres Herzens beeinflussen, hat Floran Sahiti vom Deutschen Zentrum für Herzinsuffizienz Würzburg (DZHI) genauer unter die Lupe genommen und neue Erkenntnisse gewonnen. Dazu hat der Mediziner Herzultraschall-Bilder von insgesamt 1929 Männern und Frauen ausgewertet und die Bewegung des Herzmuskels mit den Risikofaktoren der jeweiligen Person in Beziehung gesetzt, 77 Prozent hatten mindestens einen Risikofaktor. Ergebnis: Alle Faktoren waren mit einer schlechteren Effizienz der Herztätigkeit assoziiert. Am eindrücklichsten war dieser Zusammenhang für den Bluthochdruck (höher als 140/90 mmHg oder Einnahme blutdrucksenkender Medikamente), sowohl was die Häufigkeit angeht als auch die Auswirkung. Die wissenschaftliche Arbeit von Floran Sahiti, die im Journal of Human Hypertension veröffentlicht wurde, leistet einen wertvollen Beitrag zum grundlegenden Verständnis der Physiologie des Herzens sowie der Pathophysiologie der Herzinsuffizienz.