Würzburg / Tübingen: Wie reagiert ein Tumor auf eine bestimmte Therapie? Dies bereits vor Beginn der Therapie zu wissen, wäre für Krebskranke und die behandelnden Ärztinnen und Ärzte von großem Wert. Für die vielversprechende CAR-T-Zelltherapie haben Forschende des Universitätsklinikums Würzburg (UKW), des Fraunhofer Instituts für Zelltherapie und Immunologie mit seiner Außenstelle Würzburg und des Universitätsklinikums Tübingen nun genau diese Beobachtung möglich gemacht – in Echtzeit und am Tumorgewebe der Erkrankten. „Damit können wir individuell untersuchen, wie genau diese Tumorzellen auf die geplante Therapie reagieren, mit welchen Nebenwirkungen möglicherweise zu rechnen ist und wie diese direkt verringert werden können“, schildert Dr. Miriam Alb, Projektleiterin am Lehrstuhl für Zelluläre Immuntherapie, an der Medizinischen Klinik und Poliklinik II des (UKW). Die Forschenden haben ihre Entwicklung nun im renommierten Journal Cell Stem Cell veröffentlicht.
Erfolgskontrolle individuell und in Echtzeit
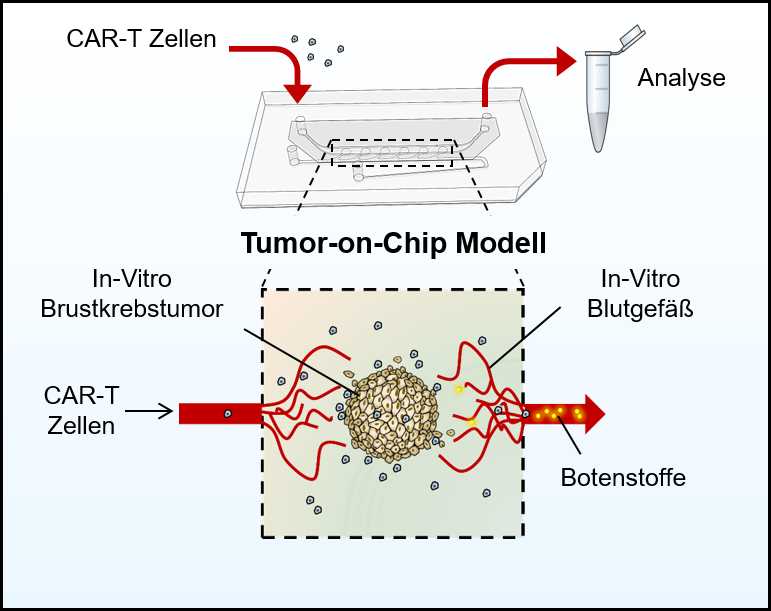
Möglich wurde diese Beobachtung über die so genannte Tumor-on-Chip-Technologie; ein auf menschlichen Zellen basierendes komplexes In-vitro-System eines Brustkrebstumors, in dem Tumorgewebe außerhalb des Körpers gezüchtet wurde. Die Forschenden bildeten dabei nicht nur die komplexe 3D-Mikroumgebung eines Tumors nach, sondern ermöglichten auch die blutgefäßähnliche Perfusion, also die Durchströmung des Chips mit einem künstlichen Blutersatz. Über diesen Blutersatz wurden den Tumorzellen auch die CAR-T-Zellen zugeführt und ihre Wirkung direkt beobachtet.
Wie funktioniert die CAR-T-Zelltherapie?
Ausgerechnet Krebsgewebe haben sehr oft die Fähigkeit, das menschliche Immunsystem zu täuschen – genau das macht sie so gefährlich. Im menschlichen Körper sind die so genannten T-Zellen, eine spezielle Art der weißen Blutkörperchen, dafür zuständig, körperfremde Strukturen zu erkennen und zu zerstören. Viele Tumore senden aber Signale aus, die diese in ihrer Aktivität und Funktion hemmen.
Für die CAR-T-Zelltherapie werden die T-Zellen aus dem Blut der erkrankten Person isoliert und anschließend im Labor („in vitro“) gentechnisch verändert. Dadurch erhalten sie die Fähigkeit, die gefährlichen Krebszellen spezifisch zu erkennen und für lange Zeit im Körper zu verbleiben, um den Krebs zu bekämpfen. „Diese Therapie hat ein enormes Potenzial im Kampf gegen den Krebs“, erklärt Prof. Michael Hudecek, Inhaber des Lehrstuhls für Zelluläre Immuntherapie an der Medizinischen Klinik und Poliklinik II des UKW.
Therapiewirkung und bestimmte Nebenwirkungen werden vorhersagbar
Wenn die modifizierten T-Zellen mit dem Krebsgewebe in Kontakt treten, setzen sie verschiedene Zytokine frei. Zytokine sind Botenstoffe, die von Zellen ausgeschüttet werden, um zum Beispiel andere Zellen an den Ort des Geschehens zu locken. Manchmal kommt es jedoch vor, dass diese Zytokinausschüttung sehr stark ist. Das wird als Cytokin-Release-Syndrom (CRS) oder auch „Zytokinsturm“ bezeichnet. Dieser Prozess führt zu Entzündungen im ganzen Körper und zeigt sich unter anderem durch Symptome wie Fieber, Schüttelfrost oder Übelkeit, kann aber auch zu Organversagen und lebensbedrohlichen Symptomen führen. Die Tumor-on-Chip-Technologie eröffnet nun die Möglichkeit, Zellen zu beobachten, die aus genau dem Tumor stammen, der in der Patientin oder dem Patienten behandelt werden soll.
Neue Chancen durch komplexe humane Modellsysteme
Organ-on-Chip-Technologien, wie das hier entwickelte Tumor-on-Chip-Modell, ermöglichen es, komplexe humanbiologische Prozesse außerhalb des menschlichen Körpers nachzubilden und dabei sogar patientenspezifische Unterschiede zu erfassen. „Speziell für neuartige Therapieansätze, wie Zell-, Antikörper- und Gentherapien, eröffnen sich damit völlig neue Möglichkeiten, die es in Zukunft erlauben werden, bereits vor klinischen Studien humanrelevante, patientenspezifische Aussagen zu treffen und auch studienbegleitende Korrelationsanalysen durchzuführen“ sagt Dr. Miriam Alb und ergänzt „Diese Ergebnisse werden uns insbesondere für die Wirksamkeits- und Sicherheitsbewertung unserer laufenden und zukünftigen CAR-T-Zellstudien wertvolle Erkenntnisse liefern“. Für kranke Menschen könnte sich damit eine neue Perspektive eröffnen. Aber: Weitere Forschung ist notwendig.
Publikation:
Tengku Ibrahim Maulana, Claudia Teufel, Madalena Cipriano, Julia Roosz, Lisa Lazarevski, Francijna E. van den Hil, Lukas Scheller, Valeria Orlova, André Koch, Michael Hudecek, Miriam Alb, Peter Loskill. Breast cancer-on-chip for patient-specific efficacy and safety testing of CAR-T cells. Cell Stem Cell. 2024, ISSN 1934-5909, https://doi.org/10.1016/j.stem.2024.04.018.