Seit rund zwei Jahren verfügt die Klinik und Poliklinik für Urologie und Kinderurologie des Uniklinikums Würzburg (UKW) über ein Hochleistungs-Holmium-Lasersystem der neuesten Generation. Zu dessen wesentlichen Einsatzgebieten zählt – neben der schonenden Behandlung der gutartigen Prostatavergrößerung – die Lithotripsie, also das Zertrümmern oder Auflösen von Blasen-, Harnleiter- und Nierensteinen. „Bekanntermaßen bilden sich die Steine aus Mineralsalzen im Urin und sind ein immer häufiger auftretendes Phänomen, sodass man mittlerweile fast schon von einer Volkskrankheit sprechen kann“, berichtet Dr. Charis Kalogirou. Der Oberarzt der Urologischen Klinik des UKW fährt fort: „Je nach Größe und Position können sie das Nierenbecken, den Harnleiter oder den Blaseneingang blockieren und zu starken bis stärksten kolikartigen Schmerzen führen.“
Radiologische Positionsbestimmung
Ist ein Stein bereits zu groß, um mit hoher Wahrscheinlichkeit von selbst abzugehen, muss er entfernt werden, um die Koliken zu beenden, einen normalen Urinfluss sicherzustellen und Infektionen zu vermeiden. Vor der Intervention ist es nötig, die genaue Position und Größe des Störenfrieds zu bestimmen. Dazu kooperieren die Urologinnen und Urologen mit den Expertinnen und Experten vom Institut für Diagnostische und Interventionelle Radiologie des UKW. Diese fahren bei Bedarf ein sogenanntes Steinsuche-Programm mittels Low-Dose-CT, also eine Computertomographie (CT) mit vergleichsweise sehr geringer und schonender Strahlungsdosis.
URS: Zugang über den Harnleiter
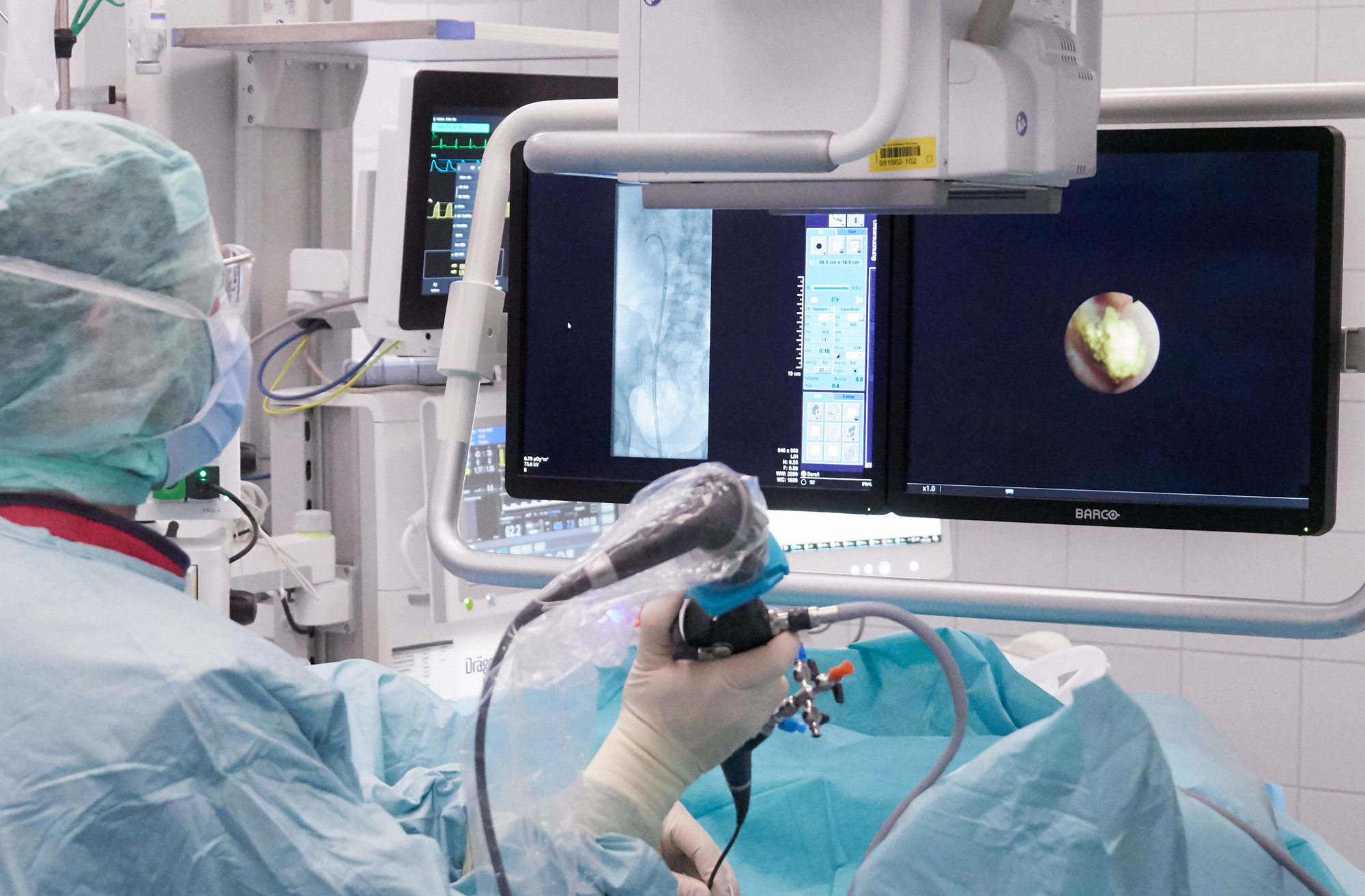
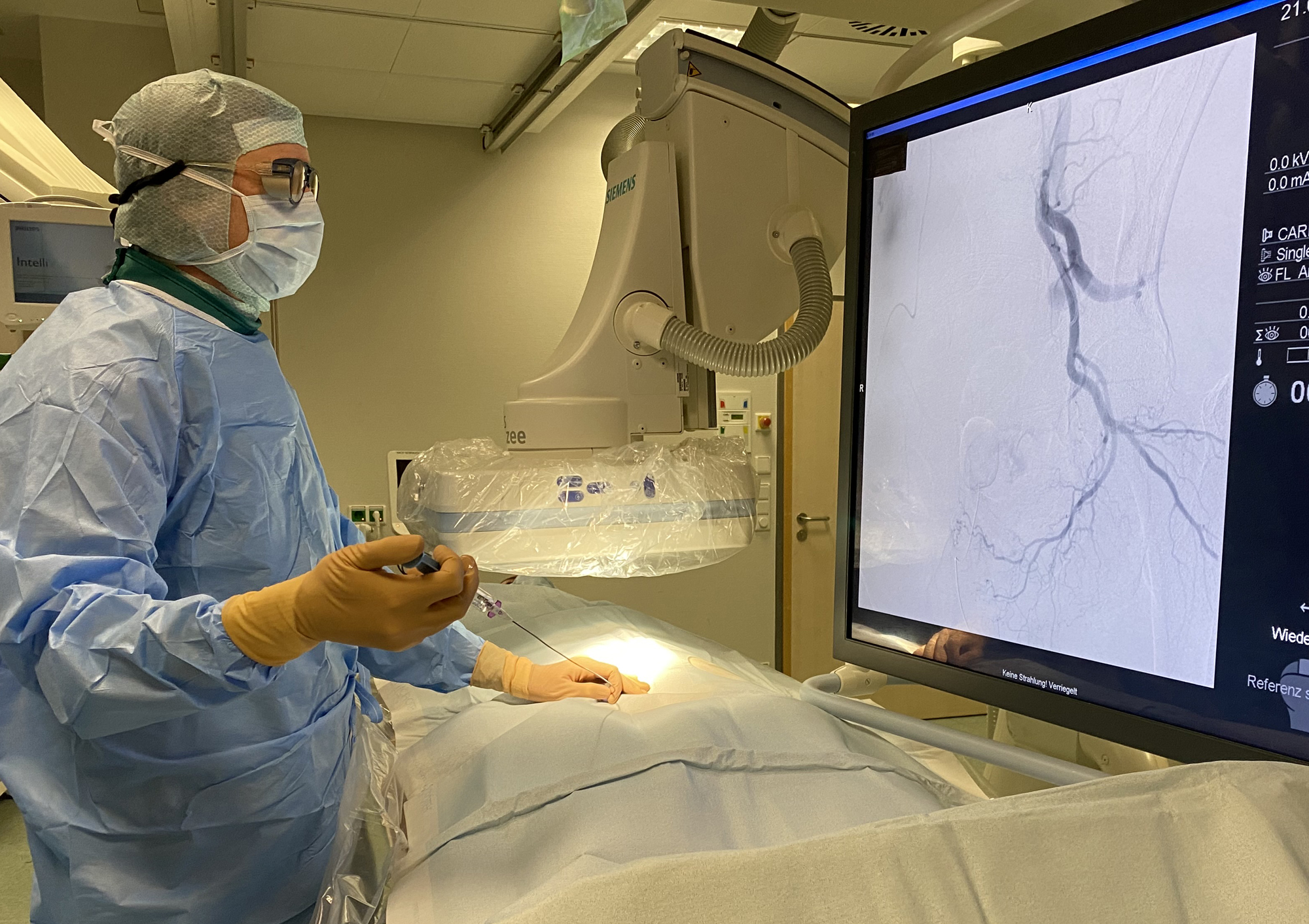
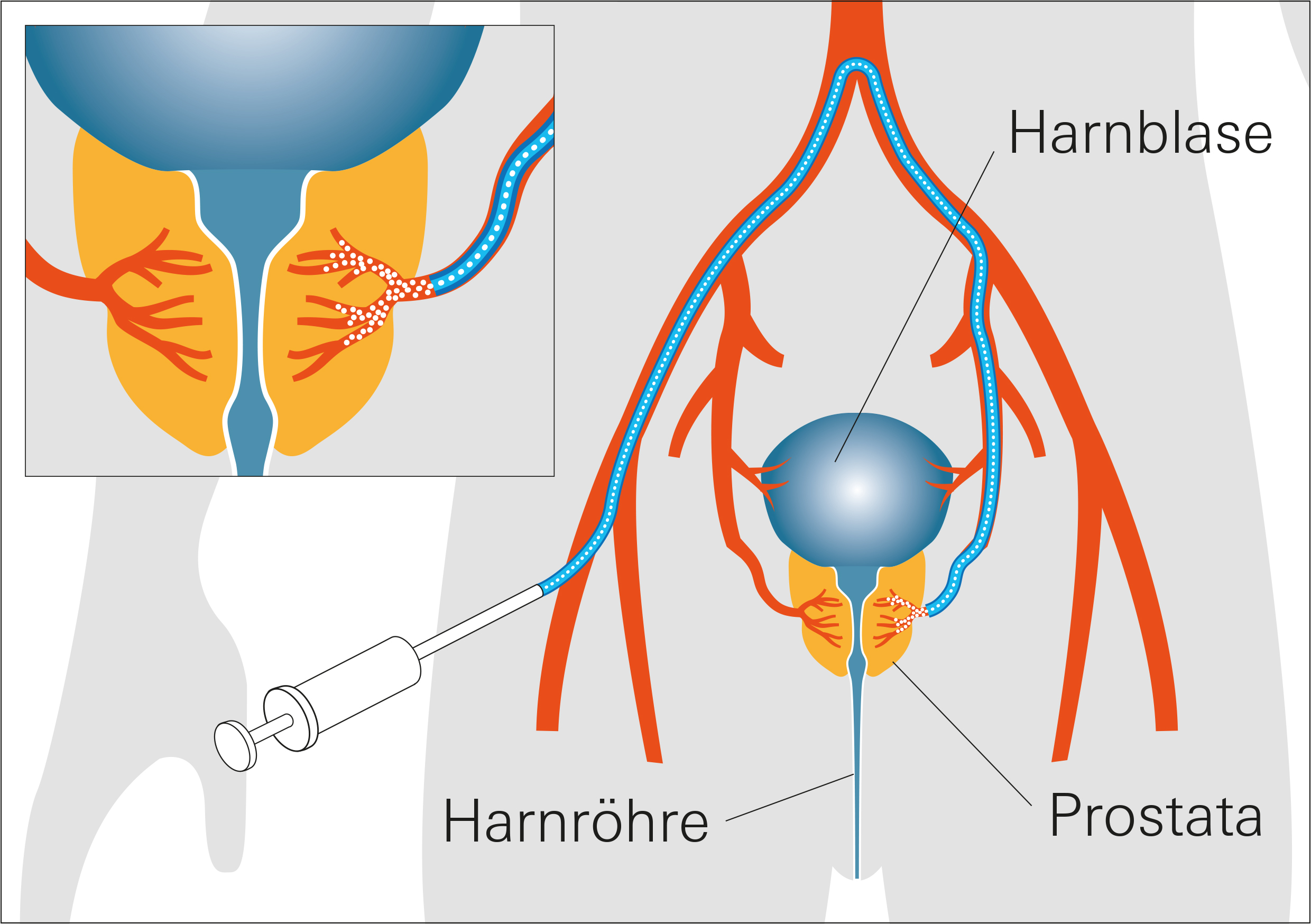
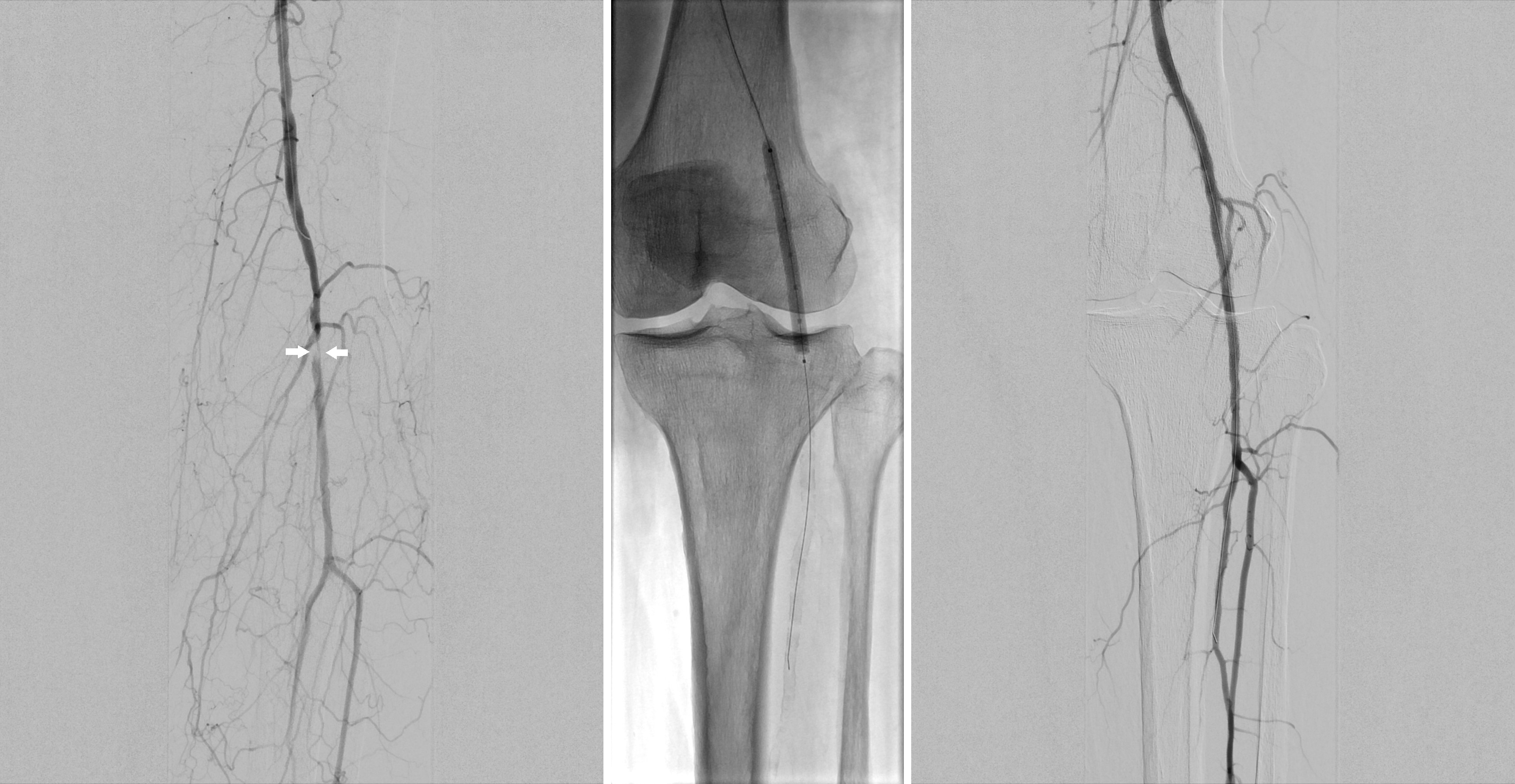
„Um beim Eingriff die Laserfaser an die Harnsteine heranzuführen, nutzen wir fallabhängig unterschiedliche, minimal-invasive Zugangswege“, schildert Andreas Henning, der als Facharzt der Urologischen Klinik des UKW schon hunderte Lithotripsien durchgeführt hat. Eine Möglichkeit dabei ist der Harnleiter. „Bei der endoskopischen Harnleiter- und Nierenspiegelung – Ureterorenoskopie, kurz URS – führen wir ein starres oder flexibles Endoskop über die Harnröhre in die Harnblase und dann weiter in den Harnleiter oder die Niere ein“, beschreibt Henning. Im Inneren des hohlen Endoskops liegt die Laserfaser, die mit diesem direkt zu den Nierensteinen gesteuert werden kann. Für die Navigation und eine detailgenaue Sicht auf das OP-Gebiet ist das Endoskop an seiner Spitze mit einer hochauflösenden Miniaturkamera ausgestattet.
Mini-PNL: miniaturisierter und minimal-invasiver Zugang von außen
Für die Entfernung großer Nierensteine mit Durchmessern über 1,5 cm bietet es sich an, anstatt der URS, die eine natürliche Körperöffnung nutzt, einen künstlichen, aber ebenfalls minimal-invasiven Zugangsweg zu schaffen. Bei der Perkutanen Nephrolitholapaxie (PNL) wird von außen über die Flanke zunächst mit einer dünnen Hohlnadel das Nierenbecken angestochen. Über diese schiebt der Urologe einen dünnen Führungsdraht vor, der anschließend dabei hilft, ein Metallröhrchen präzise bis in das Nierenbecken und somit zum Stein vorzuschieben. Durch diesen Kanal wird dann das Endoskop mit der Laserfaser eingeschoben und der Stein zertrümmert.
Bei diesem Verfahren greift die Klinik für Urologie und Kinderurologie auf miniaturisiertes Instrumentarium der neuesten Generation zurück. Wiesen die oben beschriebenen Metallröhrchen noch vor wenigen Jahren einen Durchmesser von gut einem Zentimeter auf, konnte durch die stete Weiterentwicklung der Lasertechnik und die Instrumenten-Miniaturisierung mittlerweile ein Durchmesser von knapp sechs Millimetern erreicht werden – man spricht in diesen Fällen von einer Mini-PNL. Dr. Kalogirou erläutert: „Diese Entwicklung ist erfreulich für die Patientinnen und Patienten, da die Mini-PNL mit einem geringeren Blutverlust und weniger postoperativen Schmerzen im Vergleich zur konventionellen PNL vergesellschaftet ist.“
Laser liefert hochgenaue Energieimpulse
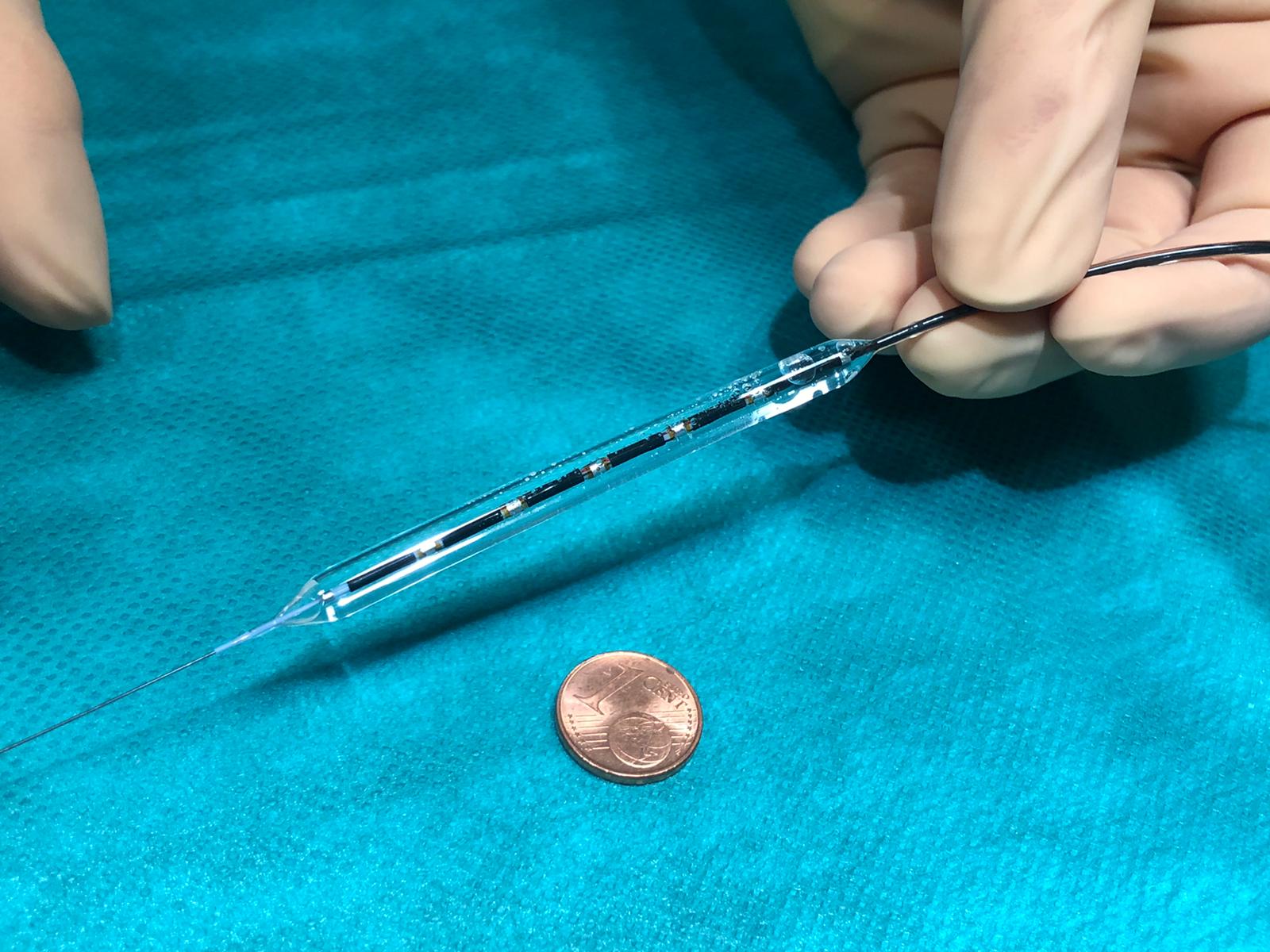
Sobald die Spitze des Instruments per URS oder Mini-PNL direkt am Stein ist, kann das Auflösen beginnen. Über die Laserfaser sendet der Operateur weniger als einen Millimeter weit reichende Energieimpulse, die auf dem Weg durch das Wasser zum Stein eine Stoßwelle erzeugen. Die resultierenden Druck-, Zug- und Scherkräfte zerstören auch härtere Steine, die anderen Behandlungen widerstehen würden. Dieser Effekt ist räumlich so stark begrenzt, dass das umliegende Gewebe nicht geschädigt wird.
Zertrümmern oder Pulverisieren
„Wir können bei den Laserimpulsen unter zwei unterschiedlichen Modi wählen: Desintegrieren oder Pulverisieren“, sagt Andreas Henning. Beim Desintegrieren zerbricht der Stein in kleinere Bruchstücke, die dann per Schlinge oder Körbchen über den Harnleiter geborgen werden können. Im Pulverisierungsmodus zerkleinern die Impulse den Stein schichtweise zu Staub. Das so entstandene Steinmehl wird mit der Spülflüssigkeit entfernt – eine extra schonende Methode, da keine Steinfragmente durch den Harnleiter gezogen werden müssen.
Ein effektiver „Doppelschlag“
Eine Besonderheit der am UKW eingesetzten Technologie im Vergleich zu Vorgängermodellen ist die Pulsmodulation des Holmiumlasers. Das bedeutet, dass der Laser statt bislang einen zwei Energieimpulse kurz hintereinander abgibt. „Bei den Modellen mit einfachem Laserimpuls konnte der sogenannte Retropulsionseffekt dazu führen, dass der Stein rotiert, zurückweicht oder an einen schlecht zugänglichen Ort geschleudert wird. Der doppelte Impuls unseres Systems reduziert die Retropulsionskräfte und damit die Operationszeit deutlich“, erläutert Henning.
ECIRS: Bei hoher Steinlast zweiseitiges Vorgehen
Bei einer sehr hohen Steinlast können als vergleichsweise neuer Therapieansatz URS und PNL auch kombiniert werden. Man spricht dann von „Endoscopic Combined Intrarenal Surgery“, abgekürzt ECIRS. Über die beiden Zugänge sind zwei Operateure mit ihrem Instrumentarium gleichzeitig „vor Ort“ und können einander effektiv zuarbeiten. „Beispielsweise kann einer der Operateure über den Harnleiterzugang mit einem flexiblen Endoskop Steine aus schlecht erreichbaren Nierenkelchen holen und im Nierenbecken abwerfen, wo sie der andere Operateur mit der von außen eingeführten Mini-PNL zerkleinert und entfernt“, so der leitende Oberarzt Prof. Dr. Georgios Gakis, der diese Operationsmethode am Würzburger Uniklinikum etabliert hat.
Ob bei URS, PNL oder ECIRS – generell profitieren die Patientinnen und Patienten von einer verkürzten Eingriffsdauer mit gleichzeitig hoher Steinfreiheitsrate. Die minimal-invasiven Operationen sorgen dafür, dass der stationäre Aufenthalt im Normalfall nur ein bis zwei Tage dauert.
„Die Lithotripsie mit dem Holmium-Laser hat sich in den vergangenen beiden Jahren bestens bewährt und ist mittlerweile der Goldstandard an unserer Klinik. Im Schnitt führen wir monatlich 40 bis 50 solcher Eingriffe durch“, fasst Dr. Kalogirou zusammen.
Steinsprechstunde für Sonderfälle
Für Patientinnen und Patienten, bei denen immer wieder Nierensteine auftreten, bei denen die Ursache einer hohen Steinlast noch ungeklärt ist oder die von eher seltenen Formen von Steinbildungen betroffen sind, bietet die Klinik und Poliklinik für Urologie und Kinderurologie des UKW eine Steinsprechstunde an. Während bei den meisten allgemeine Vorbeugemaßnahmen – wie gesunde Ernährung und vor allem ausreichendes Trinken – reichen, um das Risiko eines Steinrezidivs zu verringern, müssen bei manchen weitere Untersuchungen durchgeführt werden, auf deren Basis dann individuelle Therapievorschläge gemacht werden können.
Termine nach Vereinbarung unter Tel. 0931/201-32034