Boehringer Ingelheim und das unterfränkische Biotech-Unternehmen EMFRET Analytics unterzeichnen Kooperations- und Lizenzvertrag für das präklinische Entwicklungsprogramm des GPVI-blockierenden Antikörpers EMA601. Die Universitätsmedizin Würzburg begleitete von Beginn an die Entwicklung des neuartigen Wirkstoffs. EMA601 zielt speziell auf den Oberflächenrezeptor Glykoprotein VI (GPVI) von Thrombozyten ab. Würzburger Studien ergaben, dass EMA601 den GPVI-Signalweg der Thrombozyten äußerst wirksam blockiert und so Thrombosen und thrombo-inflammatorische Krankheitsprozesse verhindert, ohne die lebensnotwendige Blutgerinnung zu beeinträchtigen. Das macht EMA601 für den Einsatz bei akutem Schlaganfall interessant.
Würzburg. Prof. Dr. Bernhard Nieswandt und sein Team blicken stolz auf eine langjährige Entwicklung zurück: Aus einer Entdeckung des Thrombozyten-Forschers vor 25 Jahren ist ein Hoffnungsträger für die Schlaganfallbehandlung geworden. Eine aktuelle Vereinbarung zwischen dem deutschen Pharmaunternehmen Boehringer Ingelheim und dem unterfränkischen Unternehmen EMFRET Analytics GmbH & Co. KG bringt diesen Hoffnungsträger nun einen Schritt näher an eine mögliche therapeutische Anwendung.
Oberflächenrezeptor GPVI spielt zentrale Rolle bei der Entstehung von Thrombosen und Infarkten, wird aber für die normale Blutgerinnung nicht gebraucht
Bernhard Nieswandt und seine damalige Doktorandin Valerie Orth (geb. Schulte) beschrieben im Jahr 2001 an der Universität Witten-Herdecke als Erste die zentrale Rolle des Rezeptors GPVI, der ausschließlich auf Thrombozyten (Blutplättchen) und ihren Vorläuferzellen im Knochenmark vorkommt (https://doi.org/10.1084/jem.193.4.459). GPVI bindet an freiliegendes Kollagen verletzter Gefäßwände und löst so die Aktivierung und Anhäufung der Blutplättchen aus – ein wichtiger Schritt der sogenannten Hämostase, also der Blutstillung. Eine übermäßige Aktivierung von GPVI kann jedoch zur Bildung gefährlicher Thromben (Blutgerinnseln) und damit zu Gefäßverschlüssen führen. In der Studie neutralisierten die Forschenden GPVI im Mausmodell durch einen monoklonalen Antikörper, sodass Thrombozyten nicht mehr effektiv auf Kollagen reagieren konnte. Dies führte zu einem Schutz vor Thrombose, ohne jedoch die normale Hämostase stark zu stören.
Ein Jahr später baute Nieswandt im Rahmen eines Heisenberg-Stipendiums der Deutschen Forschungsgemeinschaft (DFG) die erste Arbeitsgruppe am neu gegründeten Rudolf-Virchow-Zentrum (RVZ) der Universität Würzburg auf. Zeitgleich gründete er mit Valerie Orth, Susanne Nieswandt und Ralph Ziehfreund in Würzburg das Unternehmen EMFRET Analytics GmbH & Co. KG, das 2002 im Technologie- und Gründerzentrum (TGZ) Würzburg seine Arbeit aufnahm. Im Jahr 2005 übernahm Valerie Orth die Geschäftsführung (Chief Executive Officer, CEO), Bernhard Nieswandt fokussierte sich fortan auf die wissenschaftliche Leitung der Firma als Chief Scientific Officer (CSO). 2006 verlagerte das Unternehmen seinen Sitz nach Eibelstadt bei Würzburg.
GPVI-Inhibitor-Inhibitor EMA601 im Fokus eines führenden Pharmaunternehmens
„Wir sind ein klassisches Bootstrap-Unternehmen und haben unser Programm ohne externes Kapital aus eigener Kraft aufgebaut“, berichtet Dr. Valerie Orth. „Das heißt, wir haben Antikörper und Reagenzien für die Forschung entwickelt, produziert und weltweit vertrieben.“ Dies schaffte die finanzielle Grundlage für langfristig angelegte Projekte, die darauf abzielen, Antikörper-basierte Wirkstoffe zur therapeutischen Anwendung im Menschen voranzubringen. „Es ist ein riesiger Erfolg, dass der von uns entwickelte Antikörper EMA601 in das strategische Interesse von Boehringer Ingelheim gerückt ist, einem der führenden Hersteller von Schlaganfallmedikamenten weltweit“, freut sich Valerie Orth.
Studie aus 2007 zeigte bereits im präklinischen Schlaganfallmodell: GPVI-Blockade kann therapeutisch schützen
Im Jahr 2007, ein Jahr bevor Bernhard Nieswandt die Leitung des Lehrstuhls für Experimentelle Biomedizin I am Uniklinikum Würzburg (UKW) übernahm, entdeckte er gemeinsam mit Guido Stoll (damaliger Leiter der AG Schlaganfall und Neuroinflammation der Neurologischen Klinik des UKW) und weiteren Forschenden, dass eine GPVI-Blockade im präklinischen Schlaganfallmodell therapeutisch wirksam ist (https://doi.org/10.1161/CIRCULATIONAHA.107.691279). Die Hemmung des Oberflächenrezeptors reduzierte die Infarktgröße im Gehirn deutlich, verbesserte das neurologische Ergebnis, erhöhte aber nicht das Risiko für intrakranielle Blutungen.
Damit legten die Wissenschaftler den Grundstein für die Entwicklung von GPVI-Inhibitoren.
EMA601 ist ein hochwirksamer GPVI-Inhibitor
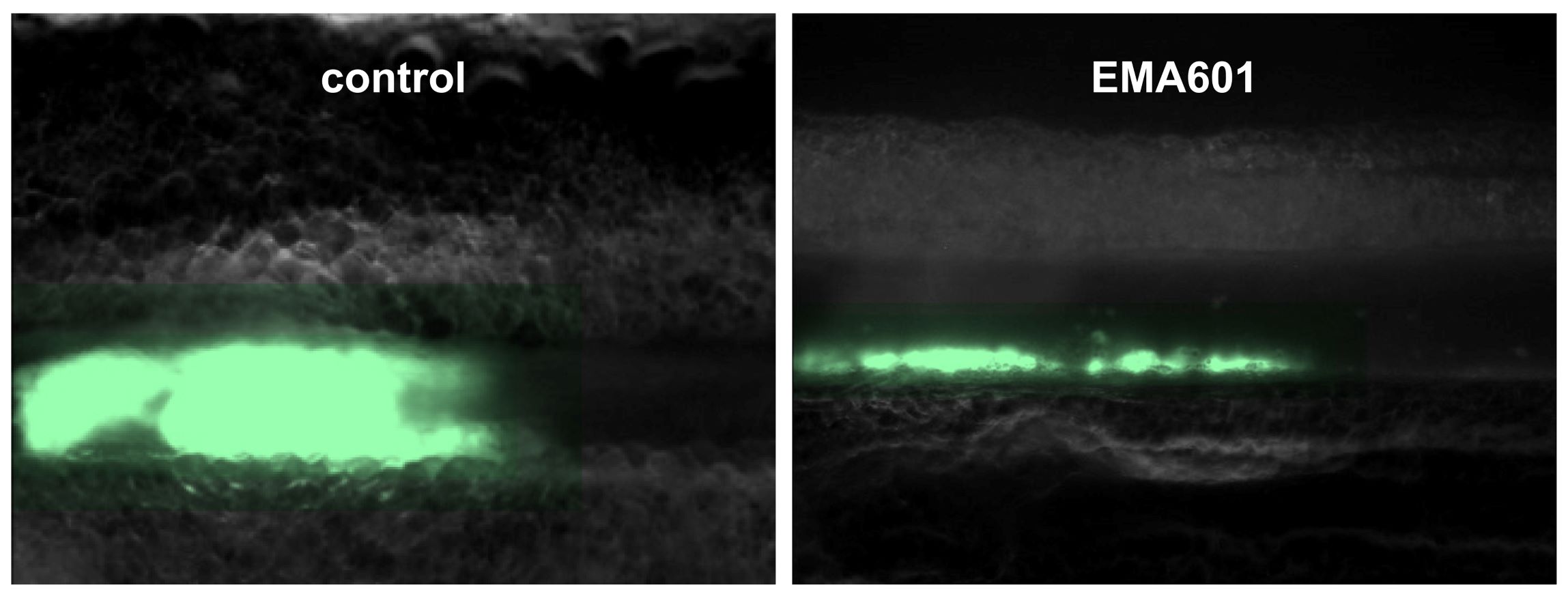
„Unser in Würzburg entwickelter GPVI-Inhibitor EMA601 zeigt bereits in sehr niedrigen Dosen eine deutliche Wirksamkeit“, sagt Bernhard Nieswandt. Ihm zufolge ist EMA601 ein sehr potenter GPVI-Inhibitor und könnte daher klinisch entscheidende Vorteile bieten und breit eingesetzt werden. Das belegte Nieswandt mit seinem Team aus Wissenschaftlerinnen und Wissenschaftlern von Emfret und dem UKW im November 2024 durch eine Kombination aus biochemischen Tests, Zellversuchen und Tiermodellen im European Heart Journal (https://doi.org/10.1093/eurheartj/ehae482). Nieswandt: „Wir konnten zum einen zeigen, dass EMA601 den GPVI-Signalweg gezielt hemmt, ohne die Gerinnung lahmzulegen. Zweitens verhinderte die GPVI-Blockade im Mausmodell die Bildung pathologischer Gerinnsel. Und schließlich reduzierte die GPVI-Blockade nicht nur Thrombose, sondern auch entzündungsgetriebene Gewebeschäden nach der Ischämie.“
Thrombo-Inflammation: eine treibende Kraft des Infarktwachstums selbst nach erfolgreicher Rekanalisation von Großgefäßverschlüssen
Trotz erheblicher Fortschritte – von der Einführung der intravenösen Lysetherapie 1995 in Europa durch Boehringer Ingelheim, bei der die Blutgerinnsel medikamentös aufgelöst werden, bis zur endovaskulären Thrombenentfernung durch die Interventionelle Neuroradiologie rund 20 Jahre später – bleibt die Schlaganfalltherapie begrenzt: Bei etwa der Hälfte der erfolgreich rekanalisierten Patientinnen und Patienten genügt die Wiederherstellung des Blutflusses allein nicht für ein gutes funktionelles Ergebnis. Das Problem ist die so genannte Thrombo-Inflammation, ein Begriff, der maßgeblich in Würzburg geprägt wurde.
„Wir konnten in tierexperimentellen Studien zeigen, dass bereits mit Beginn des Gefäßverschlusses in den nachgeschalteten minderdurchbluteten Gehirnarealen im Gefäßsystem ein Entzündungsprozess, die Thrombo-Inflammation, in Gang gesetzt wird, die trotz Rekanalisation aktiv bleibt und die Infarkte weiterwachsen lässt“, erklärt Prof. Dr. Guido Stoll.
„Vor diesem Hintergrund könnte EMA601 eine vielversprechende Zusatztherapie zur Lyse oder Thrombektomie sein, nachdem es in humanisierten GPVI-Mausmodellen das weitere Infarktwachstum nach Rekanalisation hemmen konnte“, kommentiert Guido Stoll.
Ein großer Pluspunkt von EMA601 ist das präklinisch gezeigte geringe Blutungsrisiko: Im Gegensatz zu herkömmlichen antithrombotischen Wirkstoffen scheint EMA601 die normale Blutgerinnung nicht zu beeinträchtigen, was insbesondere für die Anwendung bei akutem Schlaganfall von großer Bedeutung ist, da ansonsten lebensbedrohliche Hirnblutungen entstehen könnten.
Kooperations- und Lizenzvertrag zur präklinischen Entwicklung eines First-in-Class Wirkstoffs
Die Vorteile haben Boehringer Ingelheim überzeugt. Das Pharmaunternehmen hat mit Emfret einen Kooperations- und Lizenzvertrag unterzeichnet mit dem Ziel, den neuartigen und vielversprechenden Wirkstoff EMA601 zunächst gemeinsam präklinisch weiter zu entwickeln und so die Grundlagen für seine klinische Erprobung zu schaffen. Im Erfolgsfall würde aus dem in Würzburg entwickelten Antikörper ein potentieller „first-in-class“ Wirkstoff hervorgehen, der die anti-thrombotische und anti-entzündliche Therapie revolutionieren könnte.
„Boehringer Ingelheim prägt seit Jahrzehnten die Akutversorgung bei Schlaganfällen mit“, sagt Søren Tullin, Senior Vice President und Global Head of Cardiometabolic Diseases Research bei Boehringer Ingelheim. „Diese Zusammenarbeit stellt einen wichtigen Schritt zur Erweiterung des Behandlungsspektrums bei Schlaganfällen dar und reflektiert das gemeinsame Bestreben der Partner, weltweit bedeutende Fortschritte für Patientinnen und Patienten zu erzielen.“
Der Schlaganfall ist nach wie vor eine der häufigsten Ursachen für Tod und Behinderung: Jährlich gibt es rund 11,9 Millionen neue Fälle, und 93,8 Millionen Menschen leben mit langfristigen Folgen. Aufgrund der alternden und wachsenden Bevölkerung wird die globale Belastung durch Schlaganfälle weiter zunehmen.
„Die Zahlen unterstreichen den Bedarf an neuen therapeutischen Ansätzen, die die Behandlungsergebnisse in der Akutversorgung weiter verbessern. Umso mehr freue ich mich über diese innerdeutsche Kooperation, welche die exzellente Grundlagenforschung zu thrombo-inflammatorischen Mechanismen an der Universitätsmedizin Würzburg, die Innovationskraft eines regionalen Biotech-Start-ups und die umfassende Expertise von Boehringer Ingelheim in der klinischen Entwicklung und Translation vereint“, sagt Prof. Dr. Matthias Frosch. Der Dekan der Medizinischen Fakultät Würzburg gratuliert allen Beteiligten zu diesem wichtigen Schritt in der Entwicklungsgeschichte von EMA601.
Boehringer Ingelheim
Boehringer Ingelheim ist ein biopharmazeutisches Unternehmen, das in den Bereichen Humanpharma und Tiergesundheit tätig ist. Als einer der größten Investoren in Forschung und Entwicklung konzentriert sich das Unternehmen auf die Entwicklung innovativer Therapien in Bereichen mit hohem ungedecktem medizinischem Bedarf. Durch die Unabhängigkeit seit seiner Gründung im Jahr 1885 nimmt Boehringer eine langfristige Perspektive ein und verankert Nachhaltigkeit entlang der gesamten Wertschöpfungskette. Unsere rund 54.300 Mitarbeitende bedienen über 130 Märkte für eine gesündere, nachhaltigere und gleichberechtigtere Zukunft. Erfahren Sie mehr unter www.boehringer-ingelheim.de.
Emfret Analytics
Die Emfret Analytics GmbH & Co. KG ist ein privat geführtes deutsches Biotech-Unternehmen, das sich der Entwicklung von Antikörpern gegen Thrombozytenrezeptoren für Forschungs-, Diagnostik-- und Therapiezwecke widmet. Das 2002 gegründete Unternehmen pflegt eine enge und langjährige Zusammenarbeit mit der Universitätsmedizin Würzburg, einem international führenden Zentrum für Grundlagen- und translationale Thrombozytenforschung. Diese Partnerschaft bildet die wissenschaftliche Grundlage für die Entwicklung neuartiger Forschungswerkzeuge und die für die Überführung neuer Erkenntnisse zur Thrombozytenbiologie in innovative therapeutische Strategien. Emfret fokussiert sich auf Krankheitsbereiche, die bislang nur unzureichend behandelbar sind, darunter Schlaganfall, akutes Lungenversagen und ausgewählte Autoimmunerkrankungen. Die strategische Partnerschaft mit Boehringer Ingelheim bezüglich des ersten klinischen Entwicklungskandidaten des Unternehmens unterstreicht das Potenzial einer neuartigen Klasse von antikörperbasierten Therapeutika, die darauf ausgelegt sind, die pathogene Thrombozytenaktivität präzise zu modulieren und gleichzeitig die essentielle hämostatische Funktion zu erhalten. Erfahren Sie mehr unter https://www.emfret.com
Zitierte Studien:
Bernhard Nieswandt, Valerie Schulte, Wolfgang Bergmeier, Rabée Mokhtari-Nejad, Kirsten Rackebrandt, Jean-Pierre Cazenave, Philippe Ohlmann, Christian Gachet, Hubert Zirngibl.Long-Term Antithrombotic Protection by in Vivo Depletion of Platelet Glycoprotein VI in Mice.J Exp Med (2001) 193 (4): 459–470. https://doi.org/10.1084/jem.193.4.459
Christoph Kleinschnitz, Miroslava Pozgajova, Mirko Pham, Martin Bendszus, Bernhard Nieswandt, and Guido Stoll. Targeting Platelets in Acute Experimental Stroke: Impact of Glycoprotein Ib, VI, and IIb/IIIa Blockade on Infarct Size, Functional Outcome, and Intracranial Bleeding. Circulation. Volume 115, Number 17. 2007. https://doi.org/10.1161/CIRCULATIONAHA.107.691279
Stefano Navarro, Ivan Talucci, Vanessa Göb, Stefanie Hartmann, Sarah Beck, Valerie Orth, Guido Stoll, Hans M Maric, David Stegner, Bernhard Nieswandt. The humanized platelet glycoprotein VI Fab inhibitor EMA601 protects from arterial thrombosis and ischaemic stroke in mice, European Heart Journal, Volume 45, Issue 43, 14 November 2024, Pages 4582–4597, https://doi.org/10.1093/eurheartj/ehae482
Text: Kirstin Linkamp / Wissenschaftskommunikation