Atherosklerose stellt in westlichen Ländern die häufigste Krankheits- und Todesursache dar. In Deutschland ist sie mit dafür verantwortlich, dass jedes Jahr rund 300.000 Menschen einen Herzinfarkt und gut 270.000 Menschen einen Schlaganfall erleiden. Schätzungen gehen davon aus, dass die Atherosklerose in diesen Ländern für gut die Hälfte aller Todesfälle verantwortlich ist.
Publikation in Circulation Research
Bei der Suche nach den Auslösern dieser Krankheit haben Wissenschaftlerinnen und Wissenschaftler der Universität und des Universitätsklinikums Würzburg jetzt einen Fortschritt erzielt: Sie haben erstmals in den betroffenen Gefäßen die Immunzellpopulationen genau untersucht, die in dem Krankheitsgeschehen eine wichtige Rolle spielen. Ihre Ergebnisse stellen sie in der aktuellen Ausgabe der Fachzeitschrift Circulation Research vor.
„Wir haben mit Hilfe der Einzelzell-RNA-Sequenzierung drei unterschiedliche Makrophagen-Populationen identifiziert, die auf unterschiedliche Art und Weise Einfluss auf die Entwicklung einer Atherosklerose nehmen könnten. Darunter ist auch eine bisher nicht beschriebene Makrophagen-Population“, schildert Clement Cochain das zentrale Ergebnis der jetzt veröffentlichten Studie. Diese Populationen waren zu unterschiedlichen Phasen der Krankheit und auch in unterschiedlichen Modellen der Erkrankung nachweisbar.
Die Studie wurde von Professorin Alma Zernecke-Madsen mit ihrem Team am Lehrstuhl für Experimentelle Biomedizin II an der Würzburger Universitätsklinik in enger Zusammenarbeit mit dem Team um Dr. Emmanuel Saliba am 2017 an der Universität Würzburg gegründeten Helmholtz-Institut für RNA-basierte Infektionsforschung (HIRI), einem Standort des Helmholtz-Zentrums für Infektionsforschung (HZI) , durchgeführt.
Plaques mit fatalen Folgen
Während Risikofaktoren einer Atherosklerose gut bekannt sind – zu viel Fett im Essen, zu wenig Bewegung, zu viele Zigaretten – wirft das genaue Geschehen in den betroffenen Blutgefäßen noch zahlreiche Fragen auf. Am Anfang der Entwicklung stehen häufig winzige Schädigungen der inneren Gefäßwand, die zu einer chronischen Entzündung führen.
In der Folge lagern sich Fette und andere Bestandteile des Blutes an den Gefäßwänden ab, und aus dem Blut wandern Zellen des Immunsystems an die geschädigte Stelle und produzieren Signalstoffe, die weitere Immunzellen herbei rufen. Sogenannte atherosklerotische Plaques entstehen und verstopfen die Blutgefäße zunehmend. Lösen sie sich, können die Plaques mit dem Kreislauf wandern und an anderer Stelle, beispielsweise im Bein oder im Kopf die Durchblutung blockieren.
Genaues Bild der beteiligten Zellen
„Man hat bislang schon vermutet, dass verschiedene Unterarten von Makrophagen in atherosklerotischen Gefäßen am Werk sind und dort unterschiedliche Aufgaben übernehmen“, erklären Clement Cochain und Alma Zernecke-Madsen. Diese zu identifizieren sei jedoch in der Vergangenheit immer daran gescheitert, dass es an den entsprechenden Markern gefehlt habe. Bessere Ergebnisse konnte das Würzburger Team jetzt dank der Einzelzell-RNA-Sequenzierung erzielen.
Bei dieser Technik werden in einzelnen Zellen die RNA-Moleküle isoliert und per Hochdurchsatzsequenzierung analysiert. Die so gewonnenen Daten liefern Informationen über die Genexpression jeder einzelnen Zelle und geben so Auskunft über ihre jeweils ganz speziellen Funktionen, erläutert Dr. Emmanuel Saliba.
Zellen aus der Aorta entnommen
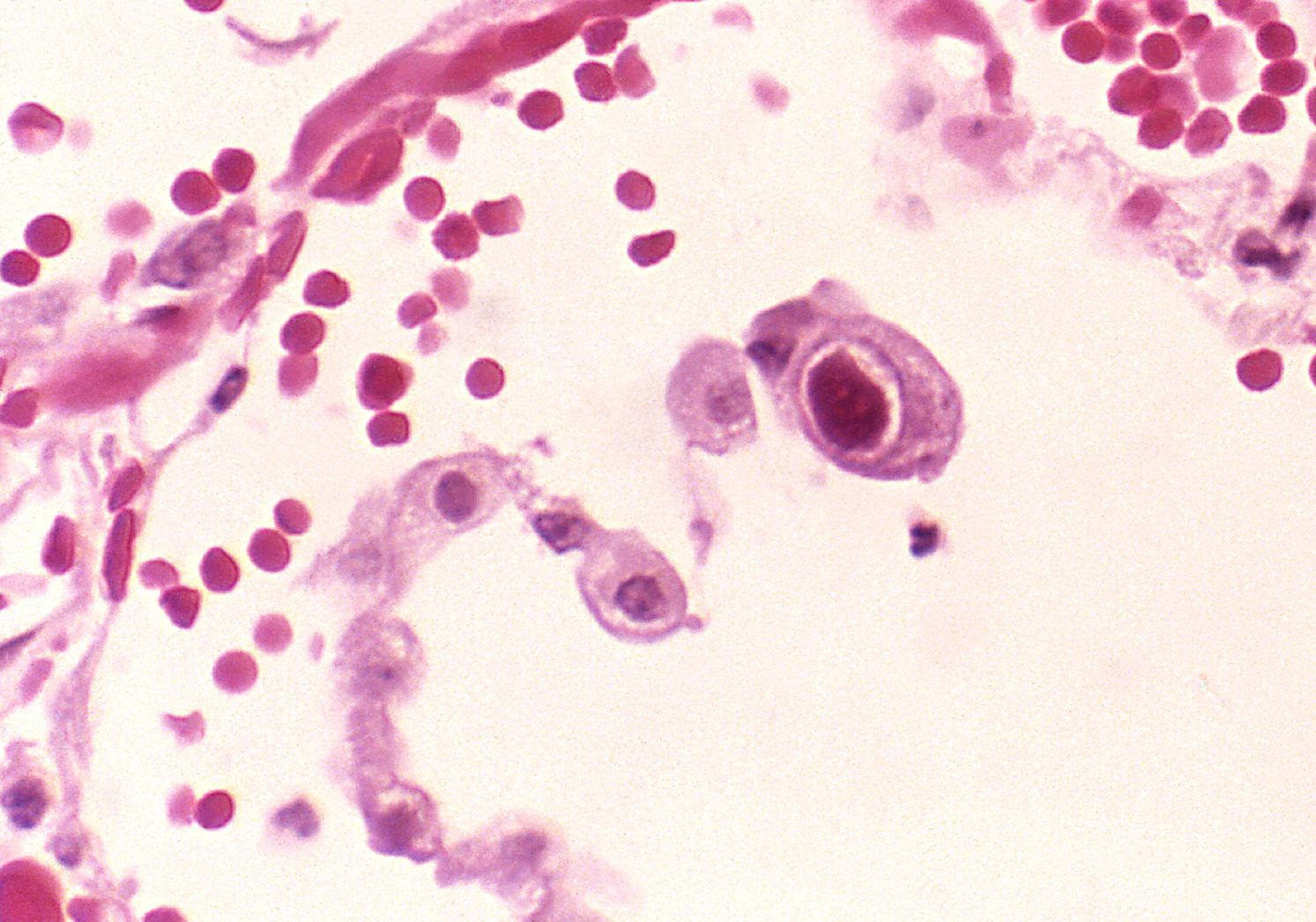
Konkret haben die Wissenschaftler Zellen aus einer gesunden und einer atherosklerotischen Aorta entnommen und sequenziert. Ausschließlich in dem erkrankten Gefäß fanden sie zwei Arten von Makrophagen, Monozyten und sogenannte, von Monozyten abstammende, dendritische Zellen; in gesunden Gefäßen konnten ortsansässige Makrophagen identifiziert werden. Daneben waren zahlreiche andere Immunzellen nachweisbar.
Monozyten sind Teil des Immunsystems, die im Blutstrom zirkulieren, bevor sie ins Gewebe wandern und sich zu spezifischen Gewebsmakrophagen weiter differenzieren. Diese gehören ebenfalls zum zellulären Immunsystem und bleiben über mehrere Monate im menschlichen Körper.
Die jetzt gewonnen Daten liefern nach Aussage der Wissenschaftlerinnen und Wissenschaftler ein zuvor unbekanntes Abbild der Immunzellen in atherosklerotischer Plaques während einer Atherosklerose. „Diese Ergebnisse eröffnen neue Möglichkeiten, diese Zellpopulationen und ihre jeweiligen Funktionen im Geschehen einer Atherosklerose jetzt genauer zu erforschen“, sagt Alma Zernecke-Madsen.
Stichwort Atherosklerose
Während die Arteriosklerose auch außerhalb der Fachwelt inzwischen bekannt ist, ruft die Atherosklerose dort häufig noch Stirnrunzeln hervor. Tatsächlich bildet Arteriosklerose den Oberbegriff und steht für Verhärtung des Bindegewebes der Schlagadern. In der großen Mehrzahl der Fälle werden diese Verhärtungen durch eine Atherosklerose ausgelöst, wobei dieser Begriff vor allem im englischen Sprachgebrauch allgemein für die Beschreibung der Erkrankung verwendet wird.
Single-Cell RNA-Seq Reveals the Transcriptional Landscape and Heterogeneity of Aortic Macrophages in Murine Atherosclerosis. Clément Cochain, Ehsan Vafadarnejad, Panagiota Arampatzi, Jaroslav Pelisek, Holger Winkels, Klaus Ley, Dennis Wolf, Antoine-Emmanuel Saliba, Alma Zernecke. Circulation Research, DOI: 10.1161/CIRCRESAHA.117.312509
Kontakt
Prof. Dr. Alma Zernecke-Madsen, Institut für Experimentelle Biomedizin, Telefon +49-931–201 48331, alma.zernecke@uni-wuerzburg.de