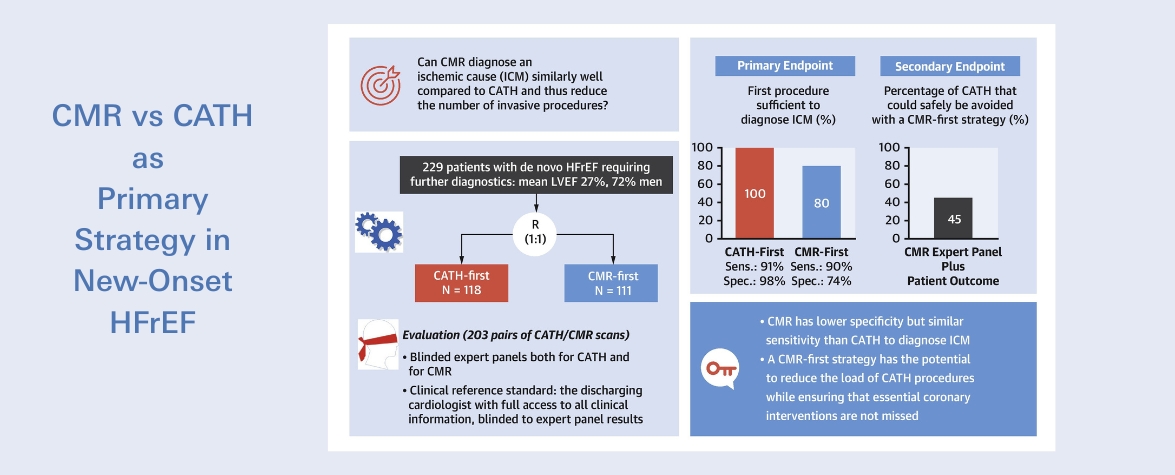
In einer doppelblinden, Placebo-kontrollierten Studie hat ein internationales Konsortium, an dem das Deutsche Zentrum für Herzinsuffizienz beteiligt war, die therapeutische Wirkung von Digitoxin bei 1.212 Patienten mit Herzinsuffizienz und reduzierter Ejektionsfraktion genauer untersucht. Alle an der Studie Teilnehmenden erhielten eine moderne, leitliniengerechte Behandlung ihrer Herzinsuffizienz. Zusätzlich erhielten sie, je nach Einteilung nach dem Zufallsprinzip, entweder Digitoxin oder ein Placebo.
Über eine mittlere Nachbeobachtungszeit von 36 Monaten ergab sich folgendes Ergebnis: Im Digitoxin-Arm traten die Ereignisse „Tod oder erste Hospitalisation wegen verschlechterter Herzinsuffizienz“ seltener auf (39,5 %) als in der Placebo-Gruppe (44,1 %). Bei den Einzelkomponenten „Tod“ bzw. „Hospitalisierung“ war der Unterschied allerdings nicht statistisch eindeutig, d. h., allein durch das Medikament ließ sich nicht mit ausreichender Sicherheit zeigen, dass weniger Menschen starben oder seltener ins Krankenhaus kamen, sondern dies ließ sich nur anhand der kombinierten Kennzahl belegen. Auch in puncto Sicherheit zeigte sich: In der Digitoxin-Gruppe traten etwas mehr schwerwiegende Nebenwirkungen auf (4,7 % gegenüber 2,8 %).
Die Autoren ziehen daraus den Schluss, dass Digitoxin als Zusatztherapie bei Personen mit fortgeschrittener Herzinsuffizienz und stark eingeschränkter Pumpfunktion von Vorteil sein könnte – insbesondere bei solchen, die trotz moderner Grundtherapie weiterhin belastet sind.
Bavendiek U, Großhennig A, Schwab J, Berliner D, Rieth A, Maier LS, Gaspar T, Thomas NH, Liu X, Schallhorn S, Angelini E, Soltani S, Rathje F, Sandu MA, Geller W, Hambrecht R, Zdravkovic M, Philipp S, Kosevic D, Nickenig G, Scheiber D, Winkler S, Becher PM, Lurz P, Hülsmann M, Wiesner S, Schröder C, Neuhaus B, Seltmann A, von der Leyen H, Veltmann C, Störk S, Böhm M, Koch A, Bauersachs J; DIGIT-HF Study Group. Digitoxin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med. 2025 Sep 25;393(12):1155-1165. doi: 10.1056/NEJMoa2415471. Epub 2025 Aug 29. PMID: 40879434.