Würzburg. Es hilft gegen Stress, bereitet aber auch Stress: Cortisol! Einerseits nimmt das Stresshormon im Stoffwechsel des Menschen wichtige Funktionen ein. Es sorgt zum Beispiel dafür, dass unser Körper bei erhöhter Belastung genügend Energie hat und hemmt Entzündungen. Wenn es jedoch über einen längeren Zeitraum in hohen Dosen eingenommen oder unkontrolliert über die Nebenniere ausgeschüttet wird, stürzt es den Organismus ins Chaos: Viele Betroffenen entwickeln nicht nur ein bauchbetontes Übergewicht, rundes Gesicht und kräftigen Nacken, sondern auch Bluthochdruck, Muskelschwäche, Diabetes und werden anfälliger für Infekte. Die Summe dieser Symptome nennt man auch Cushing-Syndrom.
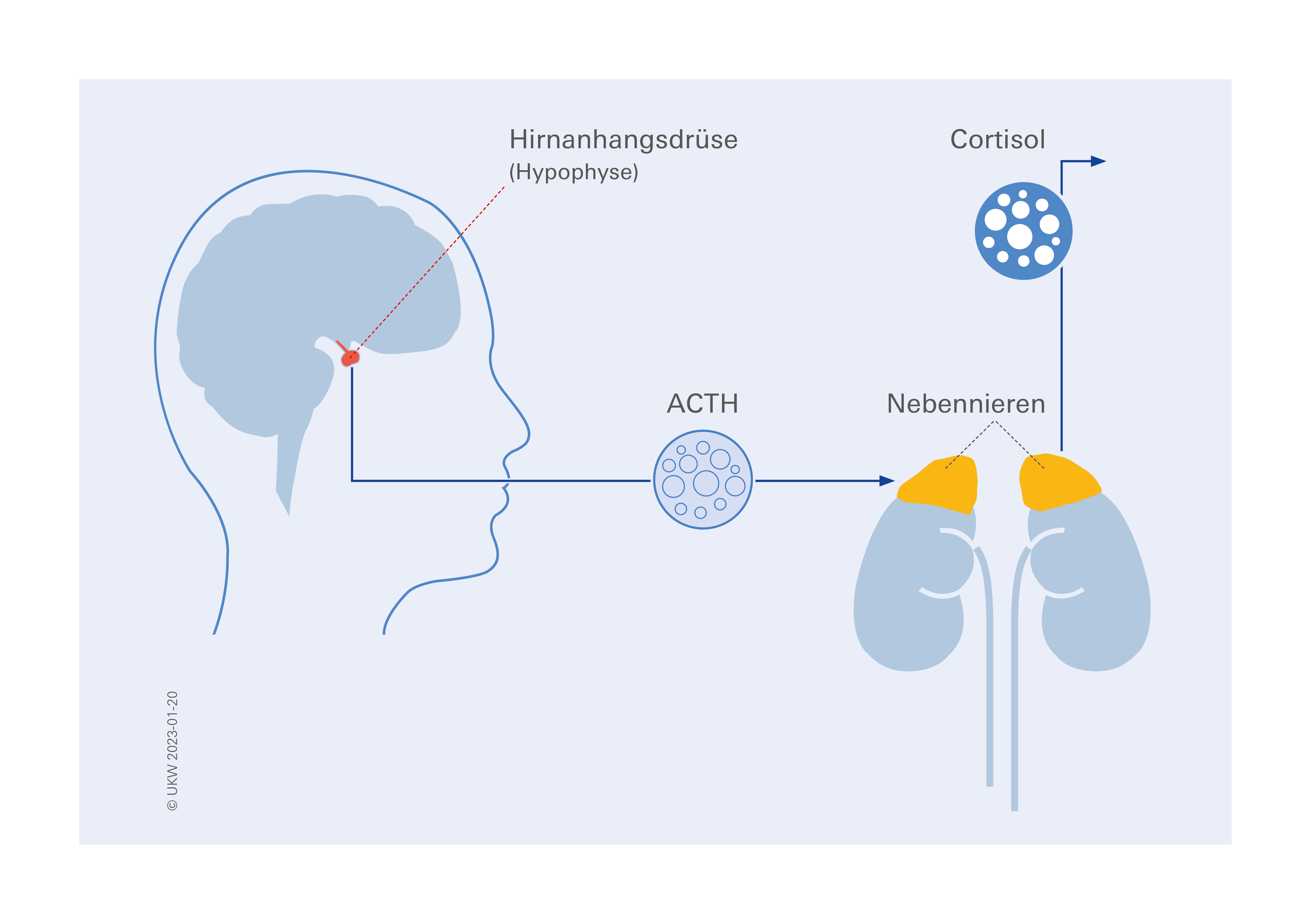
Tumor in Hypophyse Ursache für erhöhten Cortisol-Spiegel und Cushing-Syndrom
Ausgelöst wird das Cushing-Syndrom in gut 70 Prozent aller Fälle durch gutartige Tumore der Hypophyse, eine erbsengroße Drüse unterhalb des Gehirns. Durch den Tumor produziert die Hirnanhangsdrüse ungebremst das Hormon Adrenocorticotropin (ACTH), welches die Nebennieren antreibt, Cortisol auszuschütten. Trotz chirurgischer Therapie - mit Entfernung der für den Hormonexzess ursächlichen Raumforderung - sind viele Betroffene anschließend nicht dauerhaft geheilt und benötigen eine medikamentöse Behandlung. Allerdings sind die Medikamente oft nicht ausreichend wirksam und weisen häufig zahlreiche Nebenwirkungen auf. Was in Tumoren passiert, die ungezügelt ACTH ausschütten, war lange Zeit unbekannt, was die Entwicklung neuer Therapien gebremst hat. Das will ein Forschungsteam des Lehrstuhls für Endokrinologie am Uniklinikum Würzburg (UKW) ändern. Die Entschlüsselung der Ursachen des endogenen Cushing-Syndroms sowohl in klinischen als auch in wissenschaftlichen Ansätzen steht seit mehr als zehn Jahren im Forschungsfokus des Teams unter der Leitung von Prof. Dr. Martin Fassnacht.
Mutation in Genen USP8 und USP48 für Hälfte aller Morbus-Cushing-Tumoren verantwortlich
„Gemeinsam mit Kolleginnen und Kollegen aus München und Japan waren wir die ersten, die in einer in der Fachzeitschrift Nature Genetics publizierten Studie (1), zeigen konnten, dass Mutationen im Deubiquitinase-Gen USP8 in rund einem Drittel der Tumoren für das Cushing-Syndrom verantwortlich waren“, berichtet Privatdozent Dr. Silviu Sbiera, Leiter des Würzburger Endokrinologischen Forschungslabors. „Im Jahr 2019 haben wir in der Zeitschrift NeuroOncology (2) eine weitere krankmachende Mutation im Deubiquitinase-Gen USP48 veröffentlicht. Damit sind somatische Mutationen im Deubiquitinase-System für die Hälfte aller Morbus-Cushing-Tumoren verantwortlich, was diesem System eine außerordentliche Bedeutung für diese seltene Erkrankung verleiht.“ Der Mensch besitzt etwa 100 verschiedene Deubiquitinasen. Die Enzyme können die Stabilität der Proteine regulieren.
DFG fördert Forschungsprojekt mit 580.450 Euro
Die bisherigen Ergebnisse haben die Deutschen Forschungsgemeinschaft DFG, die schon zahlreiche Projekte einzeln und im Rahmen des Sonderforschungsbereichs Transregio 205 zur Nebenniere gefördert hat, überzeugt, sodass sie jetzt weitere Untersuchungen zum Verständnis der Vorgänge in den ACTH-produzierenden Hypophysen-Tumoren mit einer Einzelförderung von 580.450 Euro unterstützt. Geleitet wird das Forschungsprojekt von Silviu Sbiera und Martin Fassnacht sowie Nikita Popov, Professor für Ubiquitin Signaling in Cancer in der Abteilung Klinische Tumorbiologie am Universitätsklinikum Tübingen. Beteiligt sind außerdem die Core Unit Bioinformatik am Comprehensive Cancer Center Mainfranken, die Neurochirurgien an den Universitätskliniken Erlangen, Hamburg-Eppendorf und Tübingen, die Genomic Core Facility und das Proteome Center am Uniklinikum Tübingen sowie das Department of Cell and Chemical Biology am Leiden University Medical Centre in den Niederlanden.
Das neue Forschungsprojekt gliedert sich in vier Arbeitspakete: 1.) Herstellung von humanen Zelllinien mit unterschiedlichem genetischem Hintergrund und Verwendung als 2D- und 3D-Modell. 2.) Tiefergehende Charakterisierung des Einflusses von USP8- und USP48-Mutationen auf Signalwege in den Zellen. 3.) Vertiefende Analysen der Interaktion zwischen Immunsystem und Morbus Cushing-Tumoren. 4.) Etablierung prognostischer Marker und potenzieller therapeutischer Ziele.
Effizientere Therapien durch besseres Verständnis molekularen Pathogenese
„Wir erhoffen uns, die molekularen Merkmale, die durch die Mutationen in den Deubiquitinase-Genen in der Mehrzahl der Morbus Cushing-Fälle induziert werden, besser zu verstehen. Wenn wir deren Einfluss auf die DNA-Reparaturebene und das Fortschreiten der Tumoren genauer beschreiben können, lassen sich wahrscheinlich auch Mechanismen der antitumoralen Immunität und von Immune-Escape-Mechanismen umfassender charakterisieren. In einem zweiten Schritt streben wir an, mithilfe unserer neu entwickelten Zellsysteme molekulare Ziele zu identifizieren, die durch zukünftige individualisierte Therapien angegangen werden können“, fasst Silviu Sbiera die Vision zusammen. Und Martin Fassnacht fügt hinzu: „Wir hoffen, dass unsere Erkenntnisse mittel- und langfristig dazu beitragen, effizientere und nebenwirkungsärmere Medikamente für diese und möglicherweise auch für andere Hypophysen-Erkrankung zu entwickeln.“
(1) Reincke, M*., Sbiera, S*., Hayakawa, A. Theodoropoulou M, Osswald A, Beuschlein F, Meitinger T, Mizuno-Yamasaki E, Kawaguchi K, Saeki Y, Tanaka K, Wieland T, Graf E, Saeger W, Ronchi CL, Allolio B, Buchfelder M, Strom TM, Fassnacht M*, Komada M* Mutations in the deubiquitinase gene USP8 cause Cushing's disease. Nat Genet 47, 31–38 (2015). doi.org/10.1038/ng.3166
(2) Silviu Sbiera, Luis Gustavo Perez-Rivas, Lyudmyla Taranets, Isabel Weigand, Jörg Flitsch, Elisabeth Graf, Camelia-Maria Monoranu, Wolfgang Saeger, Christian Hagel, Jürgen Honegger, Guillaume Assie, Ad R Hermus, Günter K Stalla, Sabine Herterich, Cristina L Ronchi, Timo Deutschbein, Martin Reincke, Tim M Strom, Nikita Popov, Marily Theodoropoulou, Martin Fassnacht, Driver mutations in USP8 wild-type Cushing’s disease, Neuro-Oncology, Volume 21, Issue 10, October 2019, Pages 1273–1283, doi.org/10.1093/neuonc/noz109
PD Dr. Silviu Sbiera
Prof. Dr. Martin Fassnacht
Lehrstuhl für Endokrinologie und Diabetologie
Universitätsklinikum Würzburg
sbiera_s@ ukw.de
fassnacht_m@ ukw.de
Prof. Nikita Popov
Medizinische Onkologie und Pneumologie
Universitätsklinikum Tübingen
nikita.popov@ med.uni-tuebingen.de