Rund um den Tag der Seltenen Erkrankungen laden das Deutsche Zentrum für Herzinsuffizienz und die ARVC-Selbsthilfe e. V. zu zwei kostenfreien Symposien über Arrhythmogene Kardiomyopathien in Würzburg ein - mit aktuellen Erkenntnissen zu Diagnostik und Therapie der seltenen, genetisch bedingten Herzmuskelerkrankung und Prävention des plötzlichen Herztods.
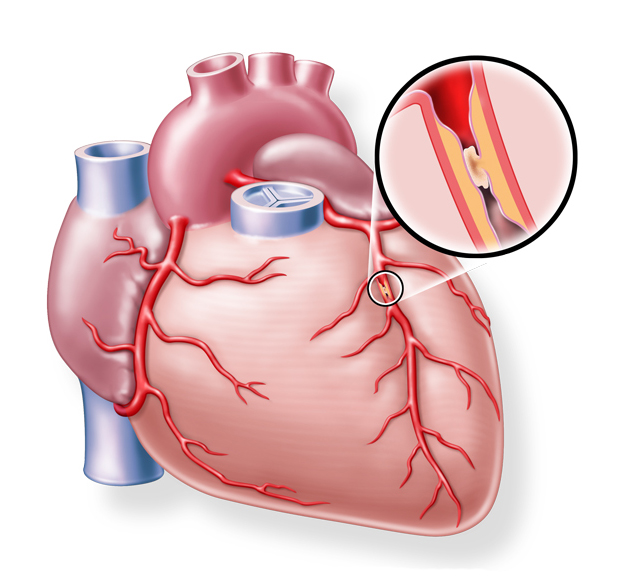
Würzburg. Wenn das Herz aus dem Takt gerät oder schwächer wird, kann eine seltene Erkrankung dahinterstecken: die arrhythmogene (rechtsventrikuläre) Kardiomyopathie (ARVC/ACM). Bei dieser genetisch bedingten, eher seltenen Herzmuskelerkrankung verändert sich der Herzmuskel – oft in der rechten, aber auch der linken Herzkammer – schleichend. Dabei wird gesundes Muskelgewebe durch Fett- und Bindegewebe ersetzt, was das Risiko für gefährliche Herzrhythmusstörungen und Herzinsuffizienz deutlich erhöht. Besonders tragisch ist, dass ARVC/ACM häufig junge, sportlich aktive Menschen betrifft und zu den wichtigsten Ursachen für den plötzlichen Herztod im jungen Erwachsenenalter zählt. Eine frühzeitige Diagnose und gezielte Betreuung können Leben retten.
Freitag: Ärztesymposium des DZHI „Arrhythmogene Kardiomyopathien (ACM): Aktuelle Entwicklungen und Perspektiven“
Wann sollte man bei der Differentialdiagnostik an eine ARVC/ACM denken? Welche innovativen Therapien kommen in Frage? Und warum macht eine molekulare Autopsie Sinn? Diese und weitere Fragen werden beim Ärztesymposium „Arrhythmogene Kardiomyopathien (ACM): Aktuelle Entwicklungen und Perspektiven“ am Freitag, dem 6. März, von 14 bis 18 Uhr im Hörsaal des Deutschen Zentrums für Herzinsuffizienz (DZHI) auf dem Gelände des Uniklinikums Würzburg (UKW) beantwortet. „Wir werden viele interessante Themen besprechen, die auch für andere genetisch bedingte Kardiomyopathien und Herzrhythmusstörungen relevant sind. Neben der klinischen und genetischen Diagnostik sowie aktuellen Therapien stehen auch Aspekte wie Sport und psychokardiologische Aspekte auf der Agenda“, kündigt Prof. Dr. Brenda Gerull an. Die Kardiologin der Medizinischen Klinik und Poliklinik I des UKW leitet das Department für Kardiovaskuläre Genetik am DZHI. Für das Symposium konnte sie zahlreiche hochkarätige Referentinnen und Referenten aus ganz Deutschland gewinnen und freut sich über einen regen Austausch, der am nächsten Tag um den Kreis der Patientinnen und Patienten erweitert wird.
Samstag: Symposium der ARVC-Selbsthilfe e. V. für Betroffene, Angehörige und Interessierte
Am 7. März findet im DZHI nämlich das erste Würzburger ARVC-Symposium des Vereins ARVC-Selbsthilfe e. V. statt. Die Organisation hat federführend die Vorstandsvorsitzende und Gründerin des Vereins, Dr. Ruth Biller, übernommen. „Als unsere älteste Tochter Judith 2011 aus vermeintlich völliger Gesundheit heraus am plötzlichen Herztod verstarb, wurde mein Leben, das ich bis dahin auf der Sonnenseite verbracht hatte, komplett auf den Kopf gestellt. Die Diagnose ARVC erhielt unsere Familie erst ein Jahr später nach einer in dieser Situation extrem belastenden Odyssee“, erzählt sie und fügt hinzu: „Heute trage ich auf vielfältigen Wegen mit der ARVC-Selbsthilfe dazu bei, die Versorgung der Patientinnen und Patienten zu verbessern, ihnen ein ähnliches Familienschicksal zu ersparen und eine Zukunftsperspektive zu bieten.“ Dafür vernetzt sie sich national und international mit Expertinnen und Experten aus Klinik, Praxis und Forschung sowie mit anderen Patientenorganisationen.
Veranstaltung rund um den Tag der Seltenen Erkrankungen
Ruth Biller und Brenda Gerull, die im wissenschaftlichen Beirat der ARVC-Selbsthilfe aktiv ist, versprechen einen abwechslungsreichen Tag mit Vorträgen, Podiumsdiskussionen und erstmalig Workshops und Live-Q&A-Sessions für Betroffene und Angehörige. Durch den Tag führt die Moderatorin Ulrike Ostner vom Bayerischen Rundfunk (Bayern 2, „Notizbuch/Gesundheitsgespräch“). Die Veranstaltung, die bewusst um den Tag der Seltenen Erkrankungen am 28. Februar gelegt wurde, wird finanziell vom BKK-Dachverband und dem European Reference Network (ERN GUARD-Heart) unterstützt.
Die Teilnahme an beiden Veranstaltungen ist kostenfrei. Für das Ärztesymposium, das mit vier Fortbildungspunkten zertifiziert wird, ist keine Anmeldung erforderlich. Für das ARVC-Symposium gibt es bereits weit über 100 Anmeldungen, sodass inzwischen eine Warteliste geführt wird. Interessierte können auf der Webseite arvc-selbsthilfe.org und unter der E-Mail-Adresse info@arvc-selbsthilfe.org weitere Informationen einholen.
Programm des Ärztesymposiums
Programm des ARVC-Symposiums